Dr Dušan Slankamenac gastroenterolog
Šta je dispepsija?
Praktično loše varenje. Dispepsija je opšti naziv za bol ili nelagodu u epigastrijumu, koji su epizodični
ili
stalni. Pojam dispepsija nastao je od Grčkih reči dys (loš, loše) i peptein ( varenje).
Koji su uzroci dispepsije ?
Funkcionalna dispesija 60% se može podeliti na:
Sindrom bola u predelu želuca (Epigastric pain syndrome)
Sindrom nadutosti nakon obroka (Postprandial distress syndrome)
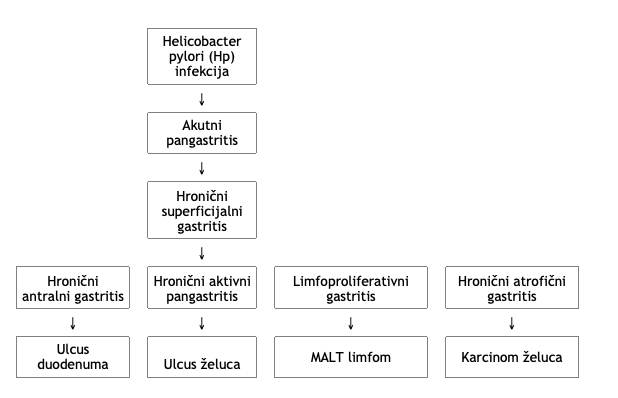
Organska dispepsija kao simptom drugih bolesti digestivnog trakta se javlja kod infekcije sa H. pylori,
gastritisa, peptične ulkusne bolesti (čira na želucu) 15% -25%, refluksni ezofagitis 5-15%, celijakije,
kalkuloze žučne kese (kamenje u žuči), zatvora, pankreatitisa, karcinoma želuca i jednjaka <2% crevne
opstrukcije, ishemije creva.
Koji su faktori rizika?
Faktori koji mogu povećati rizik od funkcionalne
dispepsije su ženski pol, starija životna dob, pušenje, anksioznost ili depresija.
Koji su simptomi?
Glavna
karakteristika dispepsije je dosadan i užareni bol najčešće u želucu. Bol može biti neprekidan ali može se
pojaviti pa nestati.
Kao propratni simptomi mogu javiti nadimanje, slabost, mučnina i gorušica. Osnovni
simptomi su žarenje i osećaj nelagodnosti i punoće u želucu koji se javlja pre ili posle jela. Može biti
praćena i osećajem mučnine i povraćanjem, podrigivanjem.
Simptome dispepsije ima oko 40% odraslih osoba u
svetu, podjednako oba pola. Simptomi su najzastupljeniji u radno najaktivnijoj populaciji između 20 i 40
godina. Ako je predominantni simptom funkcionalne dispepsije bol, označavamo je kao dispepsija slična
ulkusu, a ako predominira osećaj nelagodnosti u epigastrijumu, označavamo je kao dispepsija slična
dismotilitetu. Dispepsija je razlog za oko 40% svih gastroenteroloških konsultacija.
Koji su alarmni simptomi?
Alarmni simptomi su simptomi koji mogu ukazati na postojanje nekog organskog oboljenja koje se
manifestuje dispepsijom kao npr. ulkus, karcinom jednjaka ili želuca.
U njih spadaju: naglo nastala anemija
usled krvavljenja iz digestivnog trakta (unutar 10 poslednjih dana), izraženi neželjeni gubitak telesne mase
(> 5% unutar 10 dana), perzistentno povraćanje unutar 10 dana, disfagija i postojanje palpabilne mase u
trbuhu.
Kako postavljamo dijagnozu?
Postavlja se na osnovu anamneze, kliničke slike, pregleda i endoskopije. Neophodno je ispitati postojanje
alarmnih simptoma u bolesnika: naglo nastala anemija usled krvavljenja iz digestivnog trakta (unutar 10
poslednjih dana), izraženi neželjeni gubitak telesne mase (> 5% unutar 10 dana), perzistentno povraćanje
unutar 10 dana, disfagija i postojanje palpabilne mase u trbuhu.
Koje su preporuke za lečenje?
Bolesnike koji uzimaju NSAIL, steroide, antagoniste kalcijuma, teofilin i sl. treba savetovati da prestanu
sa njihovom upotrebom, ako je to moguće, ili da bar smanje dozu.
Početna strategija u lečenju dispepsije podrazumeva promenu životnih navika, što podrazumeva i promenu
higijensko-dijetetskog režima, davanje antacida, H2 blokatora i IPP, ili testiranje na prisustvo
Helicobacter-a pylori.
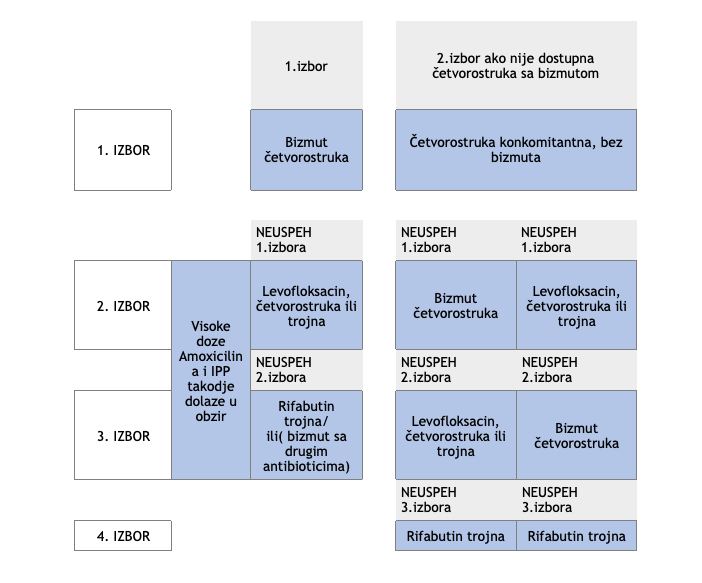
Ukoliko se otkrije prisustvo Heliko bakterije primenjuje se terapija za eradikaciju Helicobacter-a pylori .
Nažalost rezistencija na antibiotike je globalni problem i proces koji kontinuirano evolvira, sa posebnim
osvrtom na rastuću rezistenciju na klaritromicin, metronidazol i levofloksacin.
Lekovi koji sprečavaju lučenje kiseline su korisni u lečenju funkcionalne dispepsije. U većine pacijenata
savetuje se terapija H2 blokatorima, ili, eventualno, inhibitorima pro-tonske pumpe 1 mesec.
Antacidi mogu imati koristan efekat, kada je indikovano da se uzimaju povremeno i kratkotrajno, ali je
njihova upotreba nedovoljna u dugotrajnoj terapiji, posebno kada je potrebno kontinuirano uzimanje i češće
doziranje (kada su simptomi izraženiji).
Savetovanje o ishrani treba da ima individualni pristup. Sam pacijent najbolje zna koje mu namirnice ne
prijaju, ali ne postoje jasni dokazi o vezi ishrane i dispepsije. Ipak, preporučuje se da pacijenti
izbegavaju pušenje, unos većih količina alkohola i kafe i stres. U osnovi, preporučuju se standardni
principi zdravog života.
Da li dijetetski proizvodi mogu biti korisni u eliminaciji Heliko
bakterije?
Savremena medicina ima svoje metode lečenja ove infekcije, ali kod nekih ne dovode uvek do željenog
rezultata zbog visoke rezistentnosti Heliko bakterije na antibiotike.
Poznato je da etarska ulja imaju široki spektar antimikrobnog dejstva, uključujući i anti-H. pylori
aktivnost
Etarsko ulje origana ispoljava snažnu anti-H. pylori aktivnost u in vitro testovima.
Takođe, dokazano je da karvakrol, dominantno jedinjenje etarskog ulja origana, ima in vitro baktericidno
dejstvo prema sojevima H. pylori
Etarsko ulje timijana je ispoljilo in vitro antibakterijsku aktivnost prema H. Pylori. Smatra se da snažna
antibakterijska aktivnost timola, dominantnog jedinjenja u etarskom ulju timijana, značajno doprinosi
potentnoj anti-H. P.
Takođe, poznato je da p-cimen, prisutan u visokim koncentracijama u etarskom ulju timijana, kao i
γ-terpinen, prisutan u ulju čubra, ne ispoljavaju antibakterijsku aktivnost prema Gram negativnim
bakterijama.
Međutim, dokazano je da komponente koje same nisu aktivne, u prisustvu drugih antimikrobnih agenasa mogu da
ispoljavaju sinergistički efekat
Na primer, p-cimen u prisustvu karvakrola povećava antimikrobnu aktivnost etarskog ulja
Etarska ulja nekih vrsta čubra imaju snažnu anti-H. pylori aktivnost in vitro